מה זה?
'Aplasia' פירושו חוסר הפיתוח של רקמות, תאים או איבר אחר בגוף. אנמיה אפלסטית היא המצב בו מח העצם הצליח לייצר תאי דם. בדרך כלל, מח העצם מייצר:
- תאי דם אדום (נושאות חמצן בדם)
- סוגים שונים של תאי דם לבנים (שהם חלק של המערכת החיסונית)
- טסיות דם (מעורבים בקרישת דם).
כל אחד אלה סוגים שונים של תאי דם שמקורו בתאים פשוטים, המכונים מבשרי או תאי גזע, אשר להתפתח צורות מיוחדות יותר.
ישנן סיבות רבות עבור מח העצם להיכשל לייצר תאי דם במספרים נאותים, אך אנמיה אפלסטית קיימת מחסור ניכר של כל התאים המבשרים שאמורות להבשיל לתאי דם בוגרים.
האם זה נפוץ?
לא, אנמיה אפלסטית הינה מחלה נדירה עם שכיחות במדינות המתועשות של בין 5 ל -10 מקרים למיליון בשנה.
כיצד אוכל לקבל אנמיה אפלסטית?
ב 65 אחוזים של אנשים הגורם לאנמיה אפלסטית אינו ידוע (המונח הטכני הוא "אידיופטית ').
לעיתים נדיר, המחלה קיימת כבר בלידה (מולדת). הצורה השכיחה ביותר היא מולדת תסמונת Fanconi, אבל פחות מ 1000 מקרים מעולם תוארו.
כמו גם אנמיה אפלסטית, חולים עם תסמונת Fanconi יש קומתו הנמוכה, פיגמנטציה עור נורמלי, מומים של עצמות זרועותיהם האגודלים, בעיות בכליות מראה שדוני דמוי. פגם אופייני של כרומוזומים (הפסקות אקראיות) נתפס.
סמים ורעלים סביבתיים
הגורם הידוע הנפוץ ביותר של אנמיה אפלסטית הוא חשיפה לתרופות או רעלים סביבתיים.
בנזן היה רעלן הראשונים הידועים לגרום לכשל של מח העצם. למרות זאת היא עדיין בשימוש נרחב בתעשייה בייצור של תרופות, צבעים, חומרי נפץ וחומרים כימיים אחרים. חשיפה צריכה להיות מוגבלת 1 חלקיק למ', אבל זה בדרך כלל חריג, בעיקר במדינות מתפתחות. כימיקלים אורגניים נלווים אחרים גם לגרום לאנמיה אפלסטית, כולל:
- טולואן (ב דבק)
- DDT ו לינדן הדברה
- דינמיט הנפץ
- והמח"פ משמר עץ
- תזקיקי נפט.
תרופות שגורמות אנמיה אפלסטית יכול גם להיות קשור בנזן. האנטיביוטיקה, chloramphenicol ואת האנטי-דלקתיות, phenylbutazone הן שתי דוגמאות. אף הוא נפוץ במדינות מערבות, אך כי הם זולים לייצור, הם נמצאים בשימוש נרחב בעולם המתפתח. תרופות אחרות עם סיכון בינוני של אנמיה אפלסטית כוללות מלחי זהב ו penicillamine (Distamine), המשמשים לטיפול בדלקת מפרקים, קרבמזפין (למשל טגרטול) ו פניטואין (למשל Epanutin), המשמשים לטיפול באפילפסיה, ואת אצכוזולמיד משתן (למשל Diamox).
מספר רב של תרופות קושר עם מקרים מזדמנים של אנמיה אפלסטית. רוב אלה הם תרופות שימושיות ולא ניתן להחליף בקלות. בבריטניה, רופאים להשתמש במערכת שנקרא תוכנית 'כרטיס צהוב' לדווח על תופעות לוואי של תרופות חשד, כגון אנמיה אפלסטית.
תרופות ציטוטוקסיות הם אלה נועדו להיות רעילים ישירות אל התאים לטיפול בסרטן. חלק להרוס תאי מח עצם (למשל, בטיפול בלוקמיה ). בדרך כלל במח משחזר לאחר תקופה קצרה. מנת יתר של תרופות אלה גורם aplasia חמור וממושך.
רדיותרפיה (טיפול באמצעות קרני X) מדכא את מח העצם, וניתן להשתמש בו באופן מכוון כדי לעשות זאת כהכנה להשתלת מוח עצם. השימוש בטיפולים אלה צריכים להיות מוגבלים למרכזים מיוחדים שבו ניטור זהיר של ספירת הדם מתרחש.
במקרים מסוימים של אנמיה אפלסטית התרחשו לאחר זיהומים נגיפיים. בפרט, הפטיטיס A, הפטיטיס B ו- 'non-A, הלא-B, הלא-C' הפטיטיס היו מעורבים, ועוד לעיתים רחוקות נגיף אפשטיין-באר.
לעתים נדירות ביותר אנמיה אפלסטית מתרחשת במהלך ההריון. לא ברור אם זה רק צירוף מקרים. לפעמים המחלה משחזרת ספונטנית בסוף ההריון.
מהו תהליך המחלה?
כיום, טיפול באנמיה אפלסטית מופנה על ההנחה כי המחלה קשורה למערכת החיסונית.
העדות הראשונה לכך באה מן הימים הראשונים של השתלת מח עצם. לפעמים במח כי שב וגדל לאחר טיפול המזגן היה מן הסוג של האדם עצמו ולא של התורם. זה השתמע שיש שהיה פיגוע חיסוני קורה במח העצם של האדם, אשר הוקל על ידי הריסון האינטנסיבי למטה של המערכת שלו או שלה חיסונית על ידי הטיפול.
עדויות אחרות מגיע מיחידים immunodeficient (שאוכלוסייתן מונה חסינות לקוי או בגלל מחלה או שנגרמו על ידי הטיפול שלהם) המקבלים עירוי דם. הם לפעמים לפתח מחלת עירוי הקשורות שתל נגד מארח (GvHD) - כלומר תגובת דחייה. אחת מהצורות שזה יכול לקחת את זה אנמיה אפלסטית, הוכחה כי התקפת אימונולוגיים יכולה לגרום לאנמיה אפלסטית.
מה הסימפטומים?
האדם מתלונן על הגדלת עייפות, חולשה וקוצר נשימה. דימום, שטפי דם וכתמי דם עלולים להיות לב.
גרון וזיהומים אחרים ניכרים. טמפרטורה גבוהה עם התקפות רועדות היא תסמין חשוב הדורש טיפול רפואי מיידי.
כיצד מאבחנים אנמיה אפלסטית?
השילוב הבא של שלושה תסמינים צריך להעלות חשד של כישלון מח עצם:
- אנמיה - עייפות, חולשה וקוצר נשימה
- ספירת תאי נמוך לבנה בדם (נויטרופניה) - חומה, כאב גרון, התקפות רועדות
- ספירת טסיות נמוכה (תרומבוציטופניה) - פוצעת ומדממת.
בבדיקה הרופא עשוי למצוא עור חיוור, אולי סימנים של אי ספיקת לב, חבלות petechiae (כתמי דם קטנים בעור והפה), כיבים בפה וחום. הרופא יבחן את האחורי של העין עם אופתלמוסקופ והוא צפוי לראות ושטפי דם קטנים על הרשתית.
ממצא שלילי חשוב הוא ההיעדר של בלוטות לימפה מוגדלות או טחול מוגדל. נוכחותם הייתה להצביע על אבחנות אחרות, כגון לימפומה או לוקמיה.
המבחן החשוב ביותר הוא ספירת דם מלאה, אשר יציגו מספרים מופחת של כדוריות דם אדומות, תאים לבנים (נויטרופניה) וטסיות (תרומבוציטופניה) - כלומר כל הרכיבים הסלולר של דם. תכונה זו נקראת pancytopenia.
רמת הספירה נויטרופילים מגדירה את חומרת המחלה. נויטרופילים הם בדרך כלל הרבים ביותר של הסוגים השונים של תאי דם לבנים יש לנו בדם שלנו הם מעורבים במיוחד במאבק זיהום על ידי חיידקים ופטריות.
- ספירה מתחת 0.5 x 109 / L אומרת אנמיה אפלסטית חמורה.
- ספירה מתחת 0.2 x 109 / L אומרת אנמיה אפלסטית חמורה מאוד.
מה שהרופא שלך יכול לעשות?
בכל פעם pancytopenia חשוד על בסיס התסמינים שתוארו לעיל, הרופא שלך צריך לבקש ספירת דם מלאה.
אם ספירת הדם מראה מספרים מופחתים של כדוריות דם אדומים, תאים לבנים וטסיות הוא צריך לבקש הפניה דחופה המטולוג. המטולוג צריך לראות אותך תוך 48 שעות.
מה עוד זה יכול להיות?
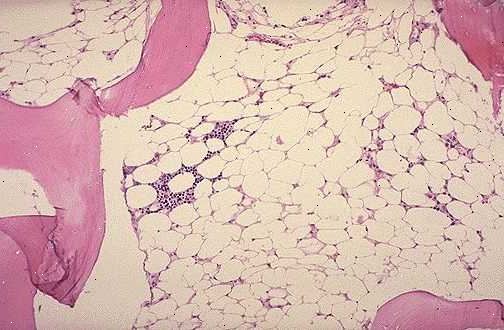
ההבחנה החשובה ביותר כי המטולוג חייב לעשות הוא בין אנמיה אפלסטית לוקמיה חריפה, אשר יכול להראות תמונות דם מאוד דומה. מסיבה זו מדגם מח עצם הוא חיוני. הרופא ייקח דגימות הן של הנוזל של מח העצם (לשאוב) ושל מבנה העצמות מוצק יותר (ביופסיה מקדחה). ברוב המקרים האבחנה נעשית בקלות.
ב לוקמיה חריפה במח מלא של תאים לא תקינים אבל אנמיה אפלסטית הוא ריק וכולל בעיקר בחללים שומן.
אבחנות אפשריות אחרות גם תמוינה על ידי מח העצם. תסמונת myelodysplastic היא כזה שבו יש ייצור תאי דם פגום על ידי תאי מח עצם תקינים ולא על ידי החוסר בתא מבשר. זה גם גורם pancytopenia אבל במח העצם מלא תאי נמצאים הניתנים לזיהוי חריג.
במקרים מסוימים של אנמיה מגלובלסטית (כולל אנמיה ממארת ) יש גם pancytopenia, אבל שוב את מח העצם הוא אופייני מלא של תאים. הרופא גם למדוד רמות בדם של ויטמין B12 וחומצה פולית כדי לשלול את האפשרות הזאת.
כל מצב זה מחלחל במח העצם גם יכול לגרום pancytopenia, אך אלה צריכים להיות לאבחון על ידי חקירת מח עצם. תנאים להניח כוללים לימפומה, מיאלומה וסרטן משני.
לפעמים כמה תנאים אלה עשויות להציג עם קישואי עצם ריקים בדיוק כמו אנמיה אפלסטית. מומחים יכולים לפעמים להבחין במספרים קטנים של תאים leukaemic או תאים myelodysplastic ולכן מסוגלים לעשות את האבחנה של היפופלסטי (מפותח) לוקמיה חריפה או תסמונת myelodysplastic היפופלסטי. לפעמים התנאים האלה לבוא לפתע לאחר הטיפול של אנמיה אפלסטית, ואת ההנחה היא כי הם היו שם כל הזמן.
אבחון משלים חשוב הוא haemoglobinuria לילי paroxysmal (PNH). במצב זה התאים האדומים חסרי מולקולה מיוחדת על פני שטחם משמש לעגן סוגים רבים אחרים של חלבון הממברנה של התא האדום - המכונה glycan phosphatidylinositol (GPI) העוגן. כתוצאה מכך, התאים האדומים הם מאוד רגישים הרס (המוליזה). זה כבר ידוע מזה זמן רב כי שני תנאים יכולים להתרחש יחד. PNH תוארה המתרחש בין 15 ו -52 אחוזים של אנשים עם אנמיה אפלסטית בעת האבחנה. האבחנה של PNH חשוב כי זה יכול לגרום לבעיות עם פקקת (קרישי דם) וקשיים עם עירוי דם.
מה שאתה יכול לעשות בעצמך?
חשוב כי אתה לקחת אחריות על המחלה שלך:
- מנסה לברר כל מה שאפשר על אנמיה אפלסטית את אפשרויות הטיפול השונות.
- לא לפחד לשאול שאלות של הרופא שלך וחולים אחרים.
- אתה יכול לעודד את החברים והמשפחה כדי להפוך תורמים מח עצם ודם.
- להצטרף לקבוצת תמיכה ולקרוא על הדרכים להתמודד.
- לבדוק עם הרופא לגבי מה דברים שיש להימנע מהם כמו סלטים גבינות רכות, נושאות סיכון מסוים זיהום.
- הרופא שלך יהיה גם לתת לך ייעוץ על איך לזהות את הסימנים הראשונים של זיהום.
- אתה צריך לקחת את הטמפרטורה באופן קבוע.
- זה מסוכן לחיות רחוקות מדי מבית חולים מסוגלים לתת את הסוג הנכון של טיפול תומך.
- לפני שאתה מנסה טיפולים משלימים, תמיד להתייעץ עם הרופא שלך.
מה שהרופא שלך יכול לעשות?
הדבר הראשון שהרופא יעשה הוא לשאול על תרופות ורעלים שונים שיכול היה לגרום למחלה, ולוודא כי הם נמנעים בעתיד.
לאחר מכן הוא ייקח דגימות דם לסוג הרקמה לך וקרובי המשפחה שלך במקרה השתלת מח עצם היא זקוקים. חמור ואנמיה אפלסטית מאוד קשה הם מסכני חיים שצריכים להילקח ברצינות רבה. השאיר את המחלה לא מטוהרת הוא לא אופציה.
טיפול תומך
חולים עם אנמיה אפלסטית קלה ידרשו רק טיפול תומך ולעתים קרובות מאוד וקצת מזה. לפעמים כל מה שצריך זה להסיר את הסוכן הרעיל ומחכה לראות אם החלמה ספונטנית תתרחש.
גם אם אתה הולך לקבל השתלת מח עצם או טיפול אימונוסופרסיבי תצטרך טיפול קצר טווח כדי להגן עליך מפני ההשלכות של pancytopenia.
זיהומים הם המפגע הגדול. הדבר נכון במיוחד אם אתה צריך שכינה (היקמן דמוי) קו תוך ורידים. אלו הן צנתרים שנוספים כדי הוורידים המרכזיים בתוך החזה ניתן להשאיר במקום במשך זמן רב על מנת לתת תרופות כימותרפיות שוב ושוב. באופן כללי מניעתי או 'רק במקרה' אנטיביוטיקה אינם עדיף ההגנה הטובה ביותר שלך היא עירנות. חום של 38 מעלות צלסיוס שנמשך יותר משעתיים דורש אנטיביוטיקה בבית החולים. הרופאים שלך עשויים לשנות את האנטיביוטיקה בהתאם לתוצאות חקירות החיידקים או התגובה לטיפול.
עירויי טסיות ניתנים כדי להפחית את הסיכון לדימום. עכשיו זה נוהג מקובל להגביל אלה לחולים שבאמת מדמם או אלה ספירת טסיות אשר נופל אל מתחת ל 10 x 109 / L. עירויי טסיות צריך להיבדק כדי לוודא שהם ללא זיהום עם ציטומגלווירוס (CMV) כמו וירוס זה יכול להפריע חסינות. הם צריכים גם להיות מדולדלים של תאי דם לבנים, אם להשתמש בתרופה לאחר השתלת מח עצם או דיכוי חיסוני הם צריכים גם להיות חשופים עיקור רנטגן.
עירויי תא האדום צריך גם לשאת אותו התנאים, והן ניתן אנמיה חמורה מספיק כדי להיות גורם לתסמינים. חולה זקוק לתמיכת תא האדום לזמן ארוך מתאגידי עירויי חזר נמצא בסיכון מבניין למעלה עודף ברזל בגוף והן עשוי לחייב טיפול הסרת ברזל (טיפול קלאציה) עם desferrioxamine (Desferal).
השתלת מח עצם מן אח
עבור חולים בני 50 או פחות עם אנמיה אפלסטית חמורה או חמורה מאוד שיש להם HL-A אח תואם (כלומר 'התאמה קרובה' בסוג הרקמה), השתלת מח עצם היא טיפול הבחירה.
משמעות הדבר היא כי תאי גזע יהיה לקצור מן האח או האחות שלך. זה יכול להיעשות גם בתוך חדר הניתוח בהרדמה כללית או, יותר ויותר בימים אלה, ב-במחלקה יום באמצעות מפריד תא.
תחת הרדמה כללית, מח עצם נשאב מתוך עצם הירך משני הצדים באמצעות מחט חלולה. כ -4 אחוזים של המח מופקים בדרך זו.
באמצעות מפריד התא, ורידי זרועו של התורם מחוברים באמצעות צינורות פלסטיק מכונה גדולה שעובדת משהו כמו מייבש ספין. התהליך מפריד בין תאי הגזע (אשר נשמרים) משאר בדם (אשר מוחזר לתורם). כ -10 ליטרים של דם מעובדים בכל הזדמנות. בכל מקרה את תאי הגזע הם בעירוי לתוך הנמען בדיוק כמו שקית של דם. לפני שזה קורה החולה חייב לקבל טיפול מיזוג לאפשר את התאים התורמים 'לקחת'.
אנמיה אפלסטית "הלא-פולשני 'מיזוג משמש. זה כולל מנות גדולות של cyclophosphamide (למשל Endoxana) ונמנע הקרנות. זו שומרת פוריות, ומפחית את הסיכון למחלות ריאה ממאירות משנית, אך מעלה את הסיכון של דחייה. דחיית שתל הוא נחסם על ידי ציקלוספורין (Neoral) טיפול.
טיפול לדיכוי המערכת החיסונית
בחולים מעל גיל 50 ואלה ללא אח HL-A תואם, דיכוי חיסוני הוא טיפול הבחירה. המשטר הטוב ביותר הוא שילוב של גלובולין אנטי thymocyte (ATG) ו ציקלוספורין. ATG הוא נוגדן אשר פועל נגד T-lymphocyes - סוג אחר של תאי דם לבנים אשר מעורב כנראה את ההתקפה החיסונית של מח העצם. ישנם נתונים מראים כי חולים ולא נענים ATG יש סיכוי סנט 43 לכל להגיב קורס שני.
חולים שטופלו על ידי דיכוי חיסוני יש סיכון גבוה בהרבה מאלה שטופלו על ידי השתלת מח עצם לפתח הפרעה אחרת של מח העצם, כגון PNH, לוקמיה החריפה או תסמונת myelodysplastic (אלה ידועים כמו "משובטות" הפרעות מח). גורמים המגבירים את הסיכון של סיבוכים אלה הם:
- גיל בעת האבחנה
- קורסים מרובים של דיכוי חיסוני
- הסרה קודמת של הטחול
- תוספת של אנדרוגנים (הורמוני מין זכריים, אשר שימשו בחלק משטרי הטיפול הקודם).
השתלת מח עצם דיכוי חיסוני לעומת
שיעור ההישרדות של 168 חולים מושתלים בסיאטל בין השנים 1978 ו -1991 היה 69 אחוזים ב 15 שנים. שיעור ההישרדות ל -15 שנים עבור 227 חולים שטופלו על ידי דיכוי חיסוני היה רק 38 אחוזים. ההבדל בתמותה נובע להתפתחות הפרעות מח משובטות, אבל בקבוצה שטופלה על ידי דיכוי חיסוני הייתה מבוגרת. ניירות לאחרונה הראו כי התוצאה עבור השתלת מח עצם עדיין משתפרת עם שיעורי הצלחה סנט 90 עבור ילדים ומבוגרים צעירים.
כשלי טיפול
השתלת מח עצם מתורם מתנדב מתאימים או תורם המשפחה מתאימים חלקית טומן בחובו סיכון רב יותר של לכישלון השתל או מחלת שתל נגד מארח חמורה. הסיכון הוא מקובל ביותר בחולים בגילאי פחות מ -20 ו יש להציע לחולים כאלה שנכשלים בסיבוב הראשון של טיפול לדיכוי המערכת החיסונית ואת לחולים מתחת לגיל 40 אשר אינם מצליחים סיבוב שני. עבור חולים מבוגרים, קורסים נוספים של ATG הם אופציה, יחד עם אנדרוגנים, ציטוקינים (חלבונים קטנים שפורסמו על ידי תאים המשפיעים על התנהגותם של תאים אחרים) וטיפולים ניסיוניים.
לחיות עם אנמיה אפלסטית
חולים יצטרכו פלדה עצמם, לפחות בהתחלה, כדי חיים תלויים שירות המטולוגיה המקומי. למרות זאת, ניתן להמשיך לעבוד או לימוד, יש הגבלות מסוימות. ספורט מגע גופני יש להימנע ושעון קרוב חייב להישמר במשך זיהום. עירויי יהיה הפרעה רגילה. זיהומים מסוימים להמשיך בקצב מהיר מאוד וצריכים תרופות מיידיות, ומכאן הצורך בקשר הדוק עם השירות המטולוגיה.
כל הטיפולים לשאת תופעות לוואי. ATG עלול לגרום חום ולעיתים קרובות מוביל 'מחלה בסרום'. בשלב זה ייתכנו פריחות כאבי פרקים.
ציקלוספורין יכול גם לגרום לבעיות עם צמיחת השיער יוצא דופן ונפיחות חניכיים. במינון גבוה יותר זה יכול לגרום ללחץ דם גבוה ואי ספיקת כליות.
מהסיבה אלה רמות דם צריכים להיות במעקב קבוע. הסיבוך העיקרי של השתלת מח עצם הוא שתל-versus-host disease. זה מראה את עצמו כמו פריחה, שלשולים או הפרעות בכבדות.
תמיכה לחולים
קבוצת התמיכה אנמיה אפלסטית, 16 סידני Road, כלא לעבריינים צעירים, 3HF ME1 רוצ'סטר. טל ': 0870 487 0099. דוא"ל: aplasticanaemia@hotmail.com.
קרן המחקר לוקמיה (LRF) מפרסמת חוברת שימושית ותומכת במחקר לתוך אנמיה אפלסטית. קרן המחקר לוקמיה, 43 ברחוב גרייט אורמונד, 3JJ WC1N בלונדון. טל ': 020 7405 0101. פקס: 020 7242 1488. דוא"ל: info@lrf.org.uk.